Os olhos podem ser considerados como uma espécie de espelho da saúde do corpo humano. Não à toa, os exames oculares são capazes de diagnosticar a presença de doenças sistêmicas. Mas de acordo com a última pesquisa realizada pelo Ibope com o apoio do Conselho Brasileiro de Oftalmologia, indicam que cerca de 34% dos brasileiros nunca realizaram uma consulta com o oftalmologista.
O problema é que a maioria das pessoas costumam ir ao oftalmologista apenas quando a doença já se manifestou. A oftalmologista particular, Dra Camilla Duarte, enfatiza que é importante que as pessoas cuidem da saúde dos olhos preventivamente, ou seja, antes de qualquer sintoma. Muitas das doenças nos olhos são silenciosas e podem prejudicar definitivamente a visão.
Um exemplo é o Glaucoma, que afeta quase um milhão de brasileiros, e por ser degenerativa e silenciosa, deve ser identificada logo no início para o sucesso do tratamento de controle.
Para detecção de doenças que afetam a visão, um exame oftalmológico anual inclui a análise do histórico do paciente e da família, acuidade visual, exame de fundo de olho e medição da pressão intraocular. Em algumas situações, a oftalmologista pode solicitar o exame de campo visual e/ou tomografias da retina. Avaliar cada caso é fundamental!
Não deixe para depois o agendamento da consulta oftalmológica. Na clínica da oftalmo Perdizes, Dra Camilla Duarte, as medidas de segurança vão do agendamento até o atendimento no consultório. Todos os colaboradores e a própria oftalmologista utilizam EPI’s; e os consultórios e ambientes de comum acesso são higienizados constantemente.
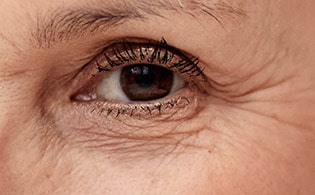
Pálpebra Caída/Ptose
Ptose Palpebral é uma condição que pode ter origem congênita ou adquirida
Oftalmologista com especialização nesse tipo de problema para avaliar e tratar a pálpebra caída em adultos.